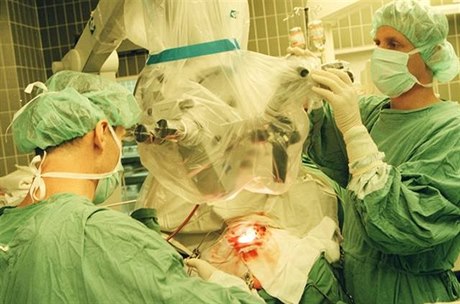
Historicky prvním orgánem, který se podařilo lékařům transplantovat , byly ledviny. Později zvládli i přenos srdce, slinivky břišní, plic nebo střeva. A loni poprvé se u nás transplantovala také děloha. „Česká republika se tak stala druhou zemí na světě, kde se podařilo program transplantací dělohy zahájit,“ říká ředitel Koordinačního střediska transplantací profesor Miloš Adamec.
Zájem vědců se nyní soustřeďuje nejen na vývoj nových léků, které umožňují tělu přijmout cizí orgán, ale i na možnost ovlivnit genetickou výbavu buňky natolik, aby nebránila přijetí cizího orgánu. Těchto cílů je ovšem možné dosáhnout pouze díky spolupráci odborníků z mnoha různých oborů.
Rozhoduje pořadí na čekací listině
Rozvíjet transplantační medicínu se našim odborníkům dařilo dokonce už v dobách, kdy jsme ještě byli za železnou oponou. První ledviny u nás lékaři transplantovali v šedesátých letech minulého století. Pouhé desetiletí poté, co se v Bostonu uskutečnila historicky první transplantace tohoto orgánu na světě.
„Přežívání darovaných orgánů však bylo tehdy krátké, v průměru jen několik let,“ říká profesor Adamec. „K pronikavé změně došlo až o dvacet let později, kdy byl objeven cyklosporin, první imunosupresivní lék, který dokázal účinně tlumit reakci imunitního systému, který jinak proti cizímu orgánu bojuje.“
Transplantace plic v Motole. Díky nové technologii dostane orgán více pacientů |
Díky tomu mohli lékaři začít úspěšně transplantovat i další orgány. Do transplantační medicíny se postupně zapojili odborníci z řady medicínských oborů, kteří ji obohatili o nové poznatky. K transplantačnímu týmu dnes proto vedle chirurgů a anesteziologů patří i imunologové, patologové a mikrobiologové. O tom, zda bude transplantace úspěšná, rozhodují leckdy doslova minuty. Pacienti, u nichž dojde k selhání některého orgánu a mají šanci přežít mnohahodinovou operaci, se musí nejprve ocitnout na čekací listině. VČeské republice ji v současnosti spravuje Koordinační středisko transplantací.
„Pořadí na čekací listině je dané především urgencí případu, ale hodně záleží i na krevní skupině pacienta a velikosti orgánu, který potřebuje,“ říká ředitel střediska. Pokud se tedy mezi čekateli ocitne například nemocný na srdeční podpoře, kterému by bez rychlého zásahu zbývalo pouhých několik dní života, pak se automaticky posune do čela listiny. Dárcem orgánu se u nás může stát prakticky kdokoliv, předpokládá se, že většina Čechů s dárcovstvím nemá žádný problém. Ve své praxi se profesor Adamec dokonce setkal s mladými rodiči, kteří Koordinačnímu středisku transplantací přímo nabídli orgány svého zemřelého desetiletého syna s tím, že si přejí, aby jeho život pokračoval dál aspoň touto formou.
Dárců u nás přibývá
Pokud se ale někdo dárcem stát nechce, může se zapsat do národního registru osob, které nesouhlasí s posmrtným odběrem tkání a orgánů vhodných pro transplantaci. V tomto registru je v současné době zapsáno asi 1600 lidí. Nejčastější bývají náboženské důvody, někdy však takové rozhodnutí ovlivní i negativní mediální zprávy.
V devadesátých letech to byla například takzvaná ostravská kauza, kdy lékaři museli čelit podezření z obchodování s orgány. Vyšetřovací komise sice jejich vinu neprokázala, ale přesto se v tomto období snížil počet dárců.
„Podobný problém teď mají v Německu, kde vzniklo podezření, že lékaři svévolně posunovali pacienty na čekací listině,“ uvádí profesor Adamec. „Okamžitě se to projevilo na dárcovském programu – dnes mají pouze jedenáct dárců ročně na milion obyvatel, zatímco u nás je to dvacet pět.“
Stále jich však není dostatek, na čekací listině u nás i dnes zůstává asi 800 pacientů. Situace se však v poslední době přece jenom o něco zlepšila. „Souvisí to mimo jiné i s tím, že zdravotní pojišťovny začaly v loňském roce vyplácet finanční příspěvky nemocnicím, které na dárcovském programu spolupracují,“ říká přednosta 3. chirurgické kliniky 1. lékařské fakulty Univerzity Karlovy a Fakultní nemocnice Motol v Praze profesor Robert Lischke, který loni získal výroční cenu České transplantační nadace za rozvoj transplantační medicíny. „Tato částka aspoň částečně kryje náklady spojené s odběrem a péčí o dárce, která je nesmírně složitá a nedá se naplánovat předem.“
Pokud se v některé ze stovky dárcovských nemocnic vyskytne vhodný dárce orgánů, je třeba co nejdříve nejen promluvit s jeho rodinou, ale i co nejkvalitněji ošetřit orgány, které by mohly ještě posloužit dalšímu pacientovi. A také co nejrychleji předat informaci Koordinačnímu středisku transplantací, které přiděluje orgány pacientům z čekací listiny.
Srdce spěchá nejvíc
Hodně pak záleží na tom, jak rychle se orgán dostane od dárce k příjemci. Nejnáročnější bývá transport srdce, které je třeba dopravit na místo transplantace do čtyř hodin. U ledvin, jater a plic mají lékaři k dobru několik hodin navíc.
„Stanovit mozkovou smrt, provést laboratorní vyšetření a připravit pacienta k operaci zabere ale poměrně dost času,“ konstatuje profesor Lischke. „Transplantace proto probíhají poměrně často v noci a někdy trvají i dvanáct hodin.“ Lékaři dnes již dokážou transplantovat i dva orgány najednou. Úplnou novinkou je pak takzvaná multiviscerální transplantace, při níž se pacientům transplantuje střevo a někdy i některé další orgány. Ve světě lékaři prozatím uskutečnili pouze několik desítek takových zákroků. V České republice proběhlo prvních šest transplantací tohoto druhu v pražském IKEM.
V devadesátých letech Češi uvažovali, zda nevstoupit do organizace Eurotransplant, která má společnou čekací listinu. „Výhodou by byl bezesporu větší výběr dárců,“ míní profesor Adamec. „Na druhé straně by nás to ale stálo poměrně dost peněz, a navíc bychom museli české orgány ve větší míře exportovat do zahraničí.“
Nakonec se tedy Česká republika před pěti lety přidala k mezinárodnímu programu FOEDUS, který umožňuje členským státům výměnu těch orgánů, pro něž se v dané zemi nenašlo uplatnění. Motolští lékaři si tak pro srdíčko malé dárkyně před časem zaletěli do Paříže. Dnes už nikdo nepovažuje podobnou operaci za bláznovství jako za časů Christiaana Barnarda. Realitou se ve světě stala dokonce i transplantace penisu, ruky nebo obličeje.